Accident vasculaire cérébral
«AVC» est un mot latin qui signifie littéralement «coup» (en anglais "stroke") et il souligne le mode d'apparition de ce syndrome qu'il est, précisément, soudain comme un coup.
Parmi les pathologies neurologiques, les vasculaires cérébraux sont de loin les plus fréquents. Dans la population des pays les plus développés, ils sont la troisième cause de décès (après une maladie cardiovasculaire et un cancer) et la première cause d'invalidité. Leur incidence augmente de façon exponentielle avec l'âge.
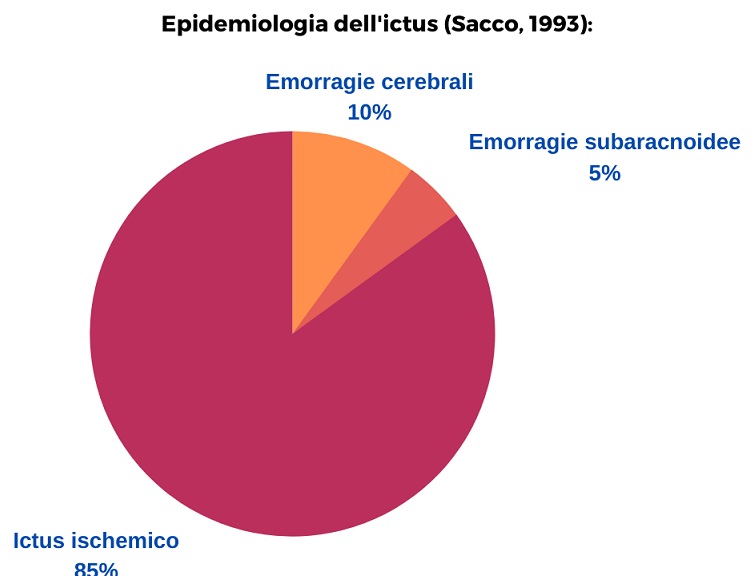
On peut distinguer deux types principaux de coup: ischémique et hémorragique. L’AVC hémorragique prévoient alors une sous-catégorie qui est représentée par le hémorragies sous-arachnoïdiennes.
Épidémiologie (Sacco 1993):
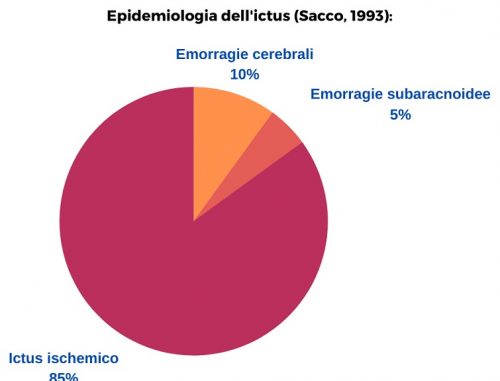
ICTUS ISCHÉMIQUE
La cause de la’L'AVC ischémique est dû à un apport sanguin insuffisant dans une certaine zone du cerveau (ischémie focale). Le manque de sang en quête’l'organe implique différents tableaux cliniques neurologiques en fonction de son emplacement. Si ce manque / absence dépasse une certaine durée, les lésions tissulaires irréversibles sont structurées (accident vasculaire cérébral ischémique ou infarctus cérébral).
En fonction de la durée des symptômes, on peut distinguer principalement trois types d'événements vasculaires ischémiques: Accident ischémique transitoire (TIA); Attaque neurologique ischémique réversible (COUENNE); Accident vasculaire cérébral.
Si la durée des symptômes est inférieure à 24 heures dont nous parlons Accident ischémique transitoire (TIA: Accident ischémique transitoire). Fazio et Loeb (Fazio-Loeb 2009) ils soulignent que cette dénomination est très déroutante car elle ressemble en fait à 1/3 des patients atteints d'AIT présentent des signes de lésions cérébrales à l'imagerie, malgré une rémission complète des symptômes. Les patients qui ont eu un AIT sont exposés à un risque accru de subir un accident vasculaire cérébral ischémique qui, dans la première année après que la TIA s'installe 10% puis descendez à 5% annuel. le 30% de ces patients subissent d'autres AIT. Le pourcentage de risque est plus élevé chez les sujets avec plus de 65 années.
Si les symptômes durent plus longtemps que 24 heures mais moins de trois semaines, l'épisode est appelé COUENNE (Attaque neurologique ischémique réversible).
Si les déficits neurologiques persistent, on parle de coup. La la persistance des déficits neurologiques est due à l'irréversibilité des lésions parenchymateuses causées par une ischémie prolongée.
Symptômes d'apparition plus fréquents Dell’les ischémies cérébrales sont:
– Difficulté à parler (disartria, aphasie)
– Déficit de force ou de sensibilité d'un côté du corps
– Trouble de la coordination (ataxie)
– Mal de crâne
– Troubles visuels (amaurosi, hémianopie latérale, diplopie)
– Vertiges / dérapages
Habituellement, le début a lieu pendant la journée, avec une incidence plus élevée au réveil ou en début d'après-midi.
Les déficits neurologiques peuvent avoir différents modèles: ils peuvent être complets et stables dès le départ, se manifestent de manière aggravante ou tendent vers une amélioration. Les signes et symptômes retrouvés à l'examen neurologique permettent de faire l'hypothèse du site de la lésion avec une bonne marge de probabilité, qui correspond au territoire de distribution du vaisseau ayant subi une occlusion ou une perfusion réduite. En particulier, trois syndromes sont distingués: de la circulation antérieure ou carotidienne; du cercle postérieur ou vertébrobasilaire; lacunaire.
La circulation cérébrale est structuré de telle manière que, en cas d'obstruction d'une des artères principales (carotides et vertébraux) qui conduisent le sang vers le cerveau, sa contribution à’tout l'orgue est en tout cas garanti: ces artères fusionnent en un anneau artériel, les cercle ou polygone de Willis, à partir duquel le sang est distribué à tout le cerveau.
Circulation antérieure ou syndrome carotidien
Merci au cercle de Willis, l’l'obstruction d'une artère carotide interne peut être asymptomatique. Dans certains cas, ce précieux système de compensation parvient à amortir même un’occlusion bilatérale des deux carotides internes. Pas toujours cependant (pour plusieurs raisons) ce système est capable de remplir sa fonction. Si le cercle de Dans ce cas se produit un’ischémie de la circulation carotidienne qui, en fonction de son importance, peut se manifester avec différents tableaux cliniques pouvant apparaître dans différentes combinaisons:
- hémiparésie / hémiplégie le contrôler (du côté opposé du corps à celui du’insulte cérébrale) qui peut impliquer le membre supérieur, membre inférieur, visage;
hémianopie latérale homonyme controlatérale;
aphasie pour ischémie de l'hémisphère gauche;
déviation forcée du regard vers le côté où elle s'est produite’ischémie (on dit que le patient « regarde la lésion »);
négligence et autres symptômes cognitifs (émisomatoagnosie, anosognosie, anosodiaforie) pour les ischémies affectant l'hémisphère droit (il convient de noter que dans un petit pourcentage de la population, la dominance hémisphérique est inversée entre la droite et la gauche);
troubles de la conscience
la nausée, Il vomit, hémiataxie, disartria, nystagmus
Circulation postérieure ou syndrome vertébrobasilaire
Ce syndrome implique que le’une atteinte ischémique peut impliquer le lobe occipital, le thalamus, le cervelet et le tronc cérébral.
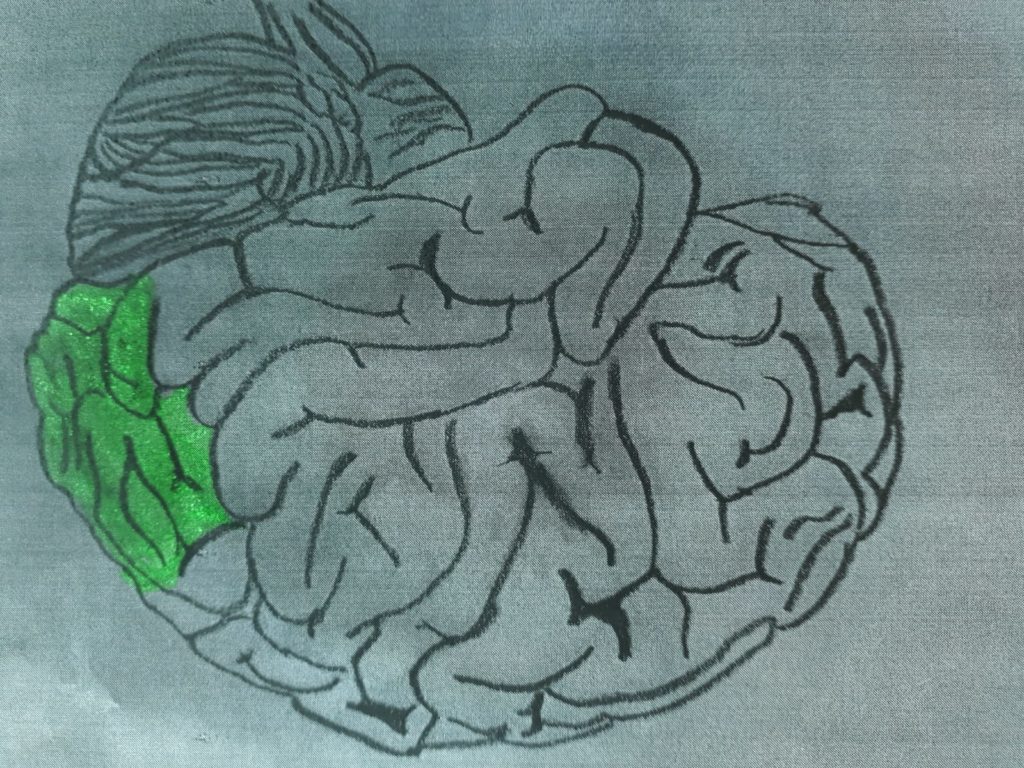

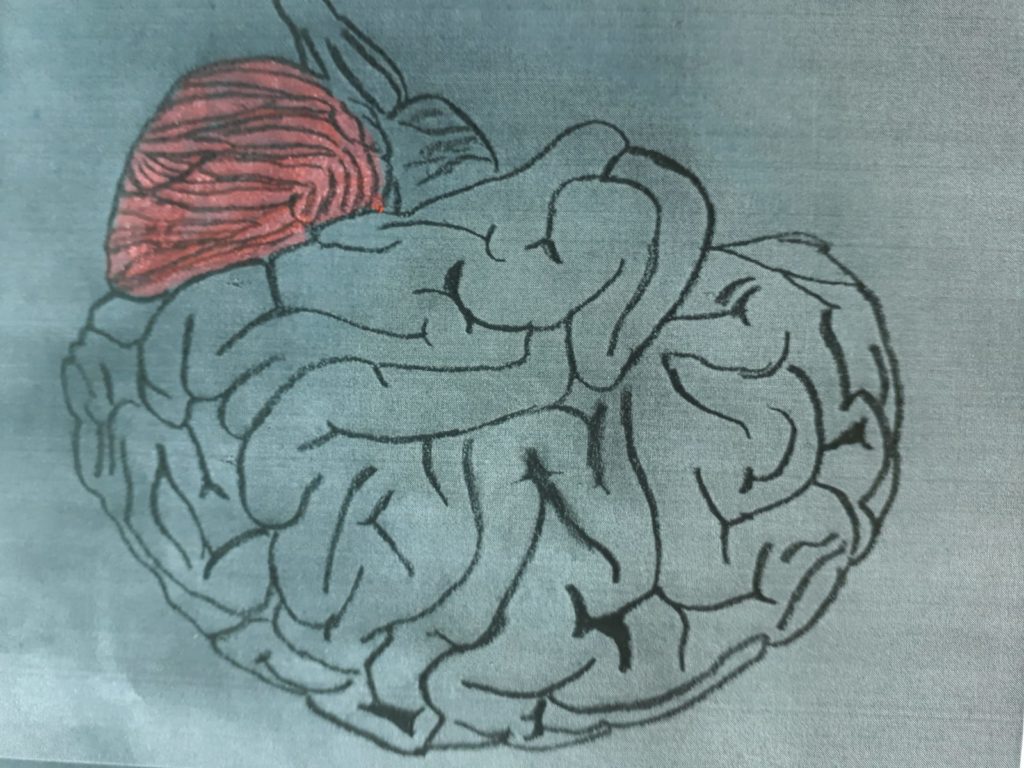
La symptomatologie, en base tout’extension de la lésion, il peut impliquer une variété de symptômes de différents types:
visuel (lobe occipital)
moteurs et médiums: hémisyndrome sensori-moteur controlatéral (occipite de lobo).
cognitif type visuospatial (lobe occipital; lésions thalamiques majeures)
paralysie bilatérale du nerf crânien III (ischémie bilatérale du thalamus et du mésencéphale)
tétraparesi (ischémie bilatérale du thalamus et du mésencéphale)
aphasie (lésions thalamiques majeures de l'hémisphère gauche)
troubles de la conscience, hallucinations visuelles, amnésie (lésions thalamiques majeures)
disartria (cervelet)
emi-ataxie cérébelleux ipsilatéral à la lésion (cervelet)
anesthésie thermo-douloureuse controlatérale à la lésion (cervelet)
vertiges, nystagmus (cervelet)
parésie faciale périphérique (cervelet)
tableau clinique de l'ischémie du tronc cérébral, généralement pas compatible avec la vie.
Ce sont de petites ischémies arrondies (d'un demi-centimètre à un centimètre et demi) qui se produisent dans le chemin terminal de certaines artères. Ils ne sont généralement pas symptomatiques car ils surviennent dans des zones du cerveau qui ne produisent pas de symptômes cliniques en cas de blessure. Dans certains cas cependant, s'ils sont situés dans des zones stratégiques du cerveau, ils peuvent également provoquer des symptômes très importants tels que l'hémiparésie.
FACTEURS DE RISQUE


Les facteurs de risque d'AVC ischémique sont divisés en deux groupes principaux. Ceux "non modifiables" et "modifiables". Ces derniers sont en outre divisés en deux autres groupes, selon que le risque qui leur est attribué est certainement documenté ou non:
Facteurs de risque non modifiables:
– Âge
– Sexe
– Familiarité
– Ethnicité
Facteurs de risque modifiables certes documentés:
– Hypertension
– Cardiopathie
– Fumée de cigarette
– Diabète
– Iperomocistéinémie
– Hypoertrophie ventriculaire gauche
– Sténose carotidienne asymptomatique
Facteurs de risque modifiables non entièrement documentés:
– Hypercholestérolémie
– Utilisation de contraceptifs oraux
– Abus d'alcool et de drogues
– Obésité
– Migraine
– Hématocrite élevé
– Épaississement médio-intimal de l'artère carotide
ÉTIOLOGIE DE L'AVC ISCHÉMIQUE:
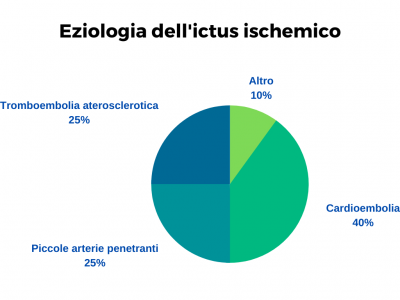
– Thromboembolie athéroscléreuse (20-25% des cas d'AVC ischémique). Il survient en raison de complications de lésions athéroscléreuses des grands vaisseaux épiaortiques, de l'arc aortique et des artères intracrâniennes grandes et moyennes: les plaques athéroscléreuses peuvent donner lieu à des thrombus qui limitent ou obstruent la lumière du vaisseau, ou emboles qui se détachent de la plaque et obstruent le vaisseau aval où sa lumière décroissante bloque son passage.
– Cardioembolie (40% des cas d'AVC ischémique). Il peut provenir de l'oreillette gauche du cœur en raison de la formation de thrombus dans cette zone en raison d'un ralentissement du flux sanguin à l'intérieur. (surtout dans l'oreillette) qui conduisent alors au détachement des emboles lorsqu'une plus grande turbulence du flux est créée (comme dans le cas de la fibrillation auriculaire intermittente); des valves cardiaques lorsque celles-ci ont subi des processus pathologiques; du ventricule gauche; plus rarement des veines pulmonaires, pour les processus liés aux pathologies oncologiques avec un site pulmonaire.
– Pathologies cériques des petites artères pénétrantes du cerveau en raison de l'hypertension et du diabète. (10-25% des cas d'épisodes ischémiques cérébraux). L'occlusion de ces artères provoque de petits infarctus lacunaires. Ce sont des blessures qui varient de 2 une 20 millimètres. Ils sont réabsorbés par les macrophages (sorte de "cellules piégeuses") et laisser de petites cavités en conséquence. Les infarctus lacunaires se produisent généralement profondément dans les hémisphères cérébraux et dans le tronc cérébral. Ils se manifestent sous deux formes cliniques principales. Psychique pur (dans les lésions impliquant le thalamus) et moteur pur (lorsque les lésions impliquent la capsule interne ou la pyramide du bulbe cérébral).
LA PRÉVENTION
Prévention primaire (dont le but est de limiter la probabilité qu'une personne qui n'a jamais eu d'accident vasculaire cérébral soit affectée) consiste enintervenir sur les facteurs de risque modifiablesj'aime la fumée de cigarette, la consommation d'alcool, la diminution de la consommation de sel dans l'alimentation, la pratique d'une activité physique modérée, le traitement pharmacologique de l'hypertension et du diabète.




TRAITEMENT DE L'AVC ISCHÉMIQUE
La percée dans le traitement de l'AVC ischémique a été déterminée par la création des Unités d'AVC et l'utilisation de la thrombolyse.
Il a été constaté que le traitement du patient ayant subi un AVC dans le Unités de course réduit considérablement la mortalité (d'environ 20%) que les résultats de l'incapacité chez les patients victimes d'un (Candelise et al., 2007). Les unités d'AVC sont des services hospitaliers avec du personnel médical, soins infirmiers et rééducation avec une formation spécifique pour le traitement des patients victimes d'un AVC. Parmi les raisons de la plus grande efficacité des traitements dans les Unités d'AVC, il y a aussi le fait que ces services sont équipés de kinésithérapeutes spécialisés en neuroréadaptation qui assurent une intervention précoce et hautement qualifiée auprès des patients, à partir du positionnement qui, comme nous le verrons plus tard, joue un rôle fondamental dans la prévention de l'établissement de limitations fonctionnelles mais aussi de complications telles que les escarres redoutées.
Concernant la thrombolyse, on peut certainement dire que c'est actuellement le traitement médicamenteux le plus populaire pour la phase hyper-aiguë de l'AVC. Son utilisation a non seulement modifié significativement les chances de survie de ce type de patient mais également le degré d'incapacité résiduelle.. Cependant, son efficacité est liée au respect des critères d'exclusion qui identifient les patients pour lesquels il est contre-indiqué, et le fait qu'il soit administré au plus tard le 4 heures et demie après l'AVC. Le but de la thrombolyse est le déblocage de l'artère occluse avec restauration de la circulation sanguine là où elle manquait. Le principal facteur de risque de thrombolyse est l'apparition d'hémorragies cérébrales.
Pronostic
Dans l'ancien 30 jours à partir de’les moyennes de mortalité par AVC entre 10 et le 15%. le 30-40% des patients survivants ont des résultats d'invalidité.
LA RÉHABILITATION
Là la rééducation des patients présentant des lésions cérébrales dues à AVC ischémique et hémorragique (hémorragie cérébrale et hémorragie sous-arachnoïdienne), blessures à la tête, fournit une première modalité de intervention en phase aiguë, lorsque le patient est hospitalisé en soins intensifs ou dans l'unité d'AVC.
Après la phase aiguë puis, la neurorééducation il peut être orienté vers le traitement plus spécifique des différents résultats:
- hémiplégie (incluant le parésie faciale)
- déficit des muscles oculomoteurs
- troubles de la parole et du langage fonctions corticales supérieures
- troubles de la déglutition
AVC HÉMORRAGIQUE
Épidémiologie
L'AVC hémorragique épidémiologique constitue le 15% de coups. Mortalité, par rapport à l'AVC ischémique, c'est plus haut, s'installant entre 35-52% dans le premier 30 jours de l'événement, dont la moitié dans les deux premiers jours. Aussi, seulement le 20% des survivants parviennent à atteindre une condition physique et mentale qui leur permet une vie indépendante (Steiner et al; 2006; Broderick et coll.; 2007).
Pathogénèse
Un accident vasculaire cérébral hémorragique peut être causé par la rupture d'un vaisseau, d'un anévrisme congénital, d'une malformation artéro-veineuse (MAV)f ou un cavernome.
Il survient le plus souvent dans les régions profondes du cerveau ou du cervelet, chez les sujets hypertendus. Ce type d'hémorragie cérébrale est appelé «profonde» ou «dans un endroit typique" (accident vasculaire cérébral typique). Lorsqu'un saignement se produit dans la substance blanche sous-corticale, dans l'un des deux lobes du cerveau, est appelée hémorragie lobaire ou "dans un lieu atypique" (car il se produit plus rarement que le précédent).
Les deux types commencent généralement pendant la journée avec des déficits neurologiques qui s'aggravent en quelques minutes / heures. Ils apparaissent souvent troubles de la conscience et symptômes d'hypertension intracrânienne tels que maux de tête et vomissements. Une différence assez nette avec un AVC ischémique et une hémorragie sous-arachnoïdienne (dont nous parlerons plus tard), est juste le aggravation rapide du tableau clinique, modalité qui dans ces autres typologies est assez rare. Cependant, il existe également des cas, peu fréquent, dans lequel l'AVC hémorragique évolue de manière asymptomatique.
AVC sur site typique (saignement profond ou typique)
L'hémorragie typique est due à rupture d'artérioles perforantes de plus petit calibre cette, mécaniquement stressé par’hypertension, ils développent des dilatations fusiformes qui vont alors à l'encontre de la fissuration. Les emplacements les plus touchés sont les noyaux de la base (surtout le putamen et le pâle) avec atteinte de la capsule interne, le thalamus, le pons et le cervelet.
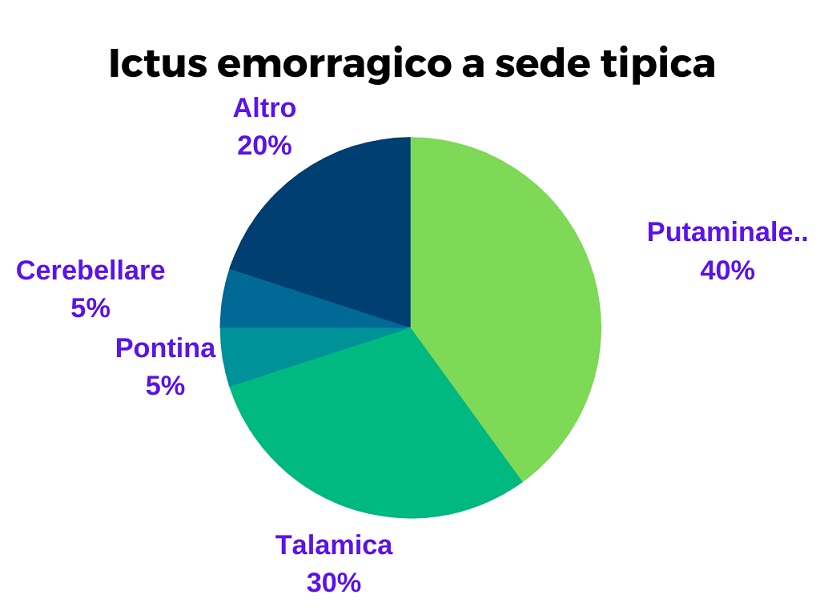
Le cadre d’l'apparition des formes qui impliquent i noyaux de la base et de la capsule interne elle est principalement caractérisée par une hémiplégie facio-brachio-crurale qui affecte le côté opposé à celui de la lésion cérébrale. Dans de nombreux cas, il y a une déviation du regard et une rotation du cou vers le côté du cerveau où la blessure s'est produite. Dans un tiers des cas, le patient entre alors dans le coma. Lorsque le saignement est important, il finit par impliquer le système ventriculaire. Cet événement entraîne des symptômes tels que des maux de tête, vomissements et rigidité du cou en raison de l'irritation des méninges et de tous’hypertension intracrânienne qui se développe en raison d'une atteinte du système ventriculaire et d'un saignement massif.
Dans les blessures affectant le noyaux talamici, de petite entité, des troubles visuels peuvent survenir (hémianopie latérale homonyme) négligence (pour les blessures de l'hémisphère droit) ou troubles de la parole (aphasie fluide). Ces déficits dans la plupart des cas régressent alors spontanément. Lorsque les dégâts ici sont plus importants c’c'est la possibilité que la capsule interne soit compromise et que l'hémiplégie se produise systématiquement du côté opposé à la lésion cérébrale. Les dommages peuvent également s'étendre aux structures voisines sous le thalamus ou au mésencéphale, entraînant des symptômes affectant les muscles intrinsèques et extrinsèques des yeux..
Si le saignement survient au niveau du ponte, dans les cas graves, il peut s'agir d'une quadriplégie et d'un coma profond. Dans les cas moins graves, les symptômes peuvent varier considérablement, y compris différents types de déficits moteurs et sensoriels bilatéraux ou / et une atteinte des nerfs crâniens., mais généralement, il n'y a pas d'altération de la conscience.
Lorsque le saignement implique le cervelet (hémorragie cérébelleuse) se présente tout’apparition avec un mal de tête soudain dans la nuque, Il vomit, étourdissements et ataxie du même côté de la lésion. Une déviation du regard du côté opposé à la lésion cérébrale apparaît souvent. Dans la plupart des cas, la conscience n'est pas altérée.
Pronostic
le 30% des patients décèdent dans un délai d'un mois’coup, dont la moitié dans les premiers jours. Altération de l'état de conscience et l’l'étendue de la blessure est un prédicteur important.
À travers une infection de siège (hémorragie lobaire ou atypique)
Il a un meilleur pronostic que le’coupes au siège typique. Il se produit entre le cortex cérébral et la substance blanche sous la forme d'hématomes de forme ovale. Les lobes cérébraux affectés sont, par ordre de probabilité, le pariétal, l’occipital, le frontal et le temporel. La symptomatologie, comme dans toutes les lésions cérébrales, dépend du site où le saignement se produit. L’l'évolution clinique de la phase aiguë présente une succession d'aggravations en relation avec de nouveaux événements hémorragiques.
HÉMORRAGIE SOUS-ARACHNOÏDALE (CETTE)

Ça arrive ………………… Elle est généralement due à la rupture d'anévrismes ou à des malformations vasculaires mais peut également avoir des causes traumatiques (un traumatisme crânien). Parfois, c'est la conséquence d'un saignement cérébral important impliquant ….
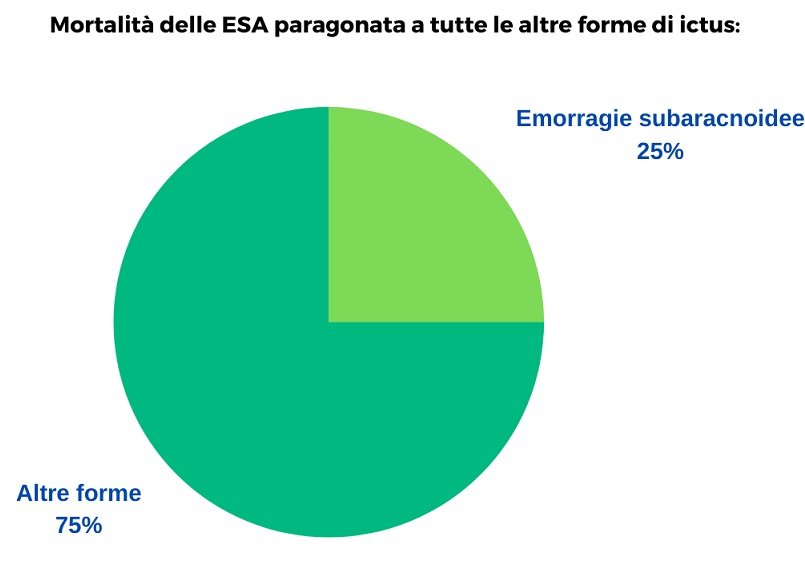
Le pourcentage d'hémorragies sous-arachnoïdiennes est très faible par rapport à d'autres formes d'accident vasculaire cérébral, mais l’une mortalité élevée qui les caractérise les rend responsables de 25% parmi tous les décès dus à un AVC, de tout type.
Hydrocéphalie
Définition de 1978 del OMS (Organisation mondiale de la santé)
Sacco, R.L., 1993, L'AVC ischémique est prévisible et évitable. État de New York,
Neurologie Fazio-Loeb. Société d'édition Universe. 2009
Candelise et al., 2007; Collaboration des trialistes de l'unité de l'AVC, 2007)